Approfondimenti scientifici
Gestione clinica del moncone ombelicale nel neonato
Il cordone ombelicale rappresenta la principale connessione vascolare fetoplacentare durante la gestazione, consentendo il trasferimento ematico di ossigeno, nutrienti e metaboliti tra il compartimento materno e quello fetale mediante un sistema di tre vasi: una vena ombelicale e due arterie ombelicali. La vena ombelicale, di calibro maggiore, veicola sangue ricco di ossigeno e substrati anabolici dalla placenta al feto, mentre le arterie ombelicali trasportano sangue povero di ossigeno carico di prodotti di scarto verso la placenta per l’eliminazione materna (Figura 1).
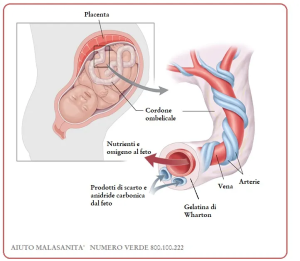
Modificazioni fisiologiche post-natali del cordone
Una volta espletate le sue funzioni e avvenuta la nascita, con l’instaurarsi della respirazione autonoma e della nutrizione enterale, in assenza di complicanze, il cordone ombelicale va incontro a un processo di mummificazione, non dovendo più assolvere ad alcuna funzione.
Clampaggio del cordone ombelicale: raccomandazioni e benefici
In condizioni standard di gestione del parto in ambiente ospedaliero, il clampaggio ritardato del cordone è raccomandato, idealmente non prima di ≥60 secondi dopo la nascita per i neonati a termine e pretermine di ≥37 settimane non in condizioni di emergenza, in quanto associato a un migliore apporto ematico fetale transitorio e ottimizzazione delle riserve di ferro neonatale senza aumento documentato di complicanze cliniche significative (linee guida combinate di OMS/AAP/AHA).
Le raccomandazioni della Società Italiana di Neonatologia (SIN) e internazionali (OMS) dal 2011 in poi promuovono il clampaggio ritardato del cordone ombelicale (DCC) per i neonati sani, aspettando almeno 1-3 minuti dopo la nascita (o finché il cordone smette di pulsare), per trasferire più sangue fetale, migliorare le riserve di ferro e ridurre il rischio di anemia e necessità di trasfusioni, pur conciliando con le prime manovre rianimatorie se necessarie, come asciugatura e stimolazione.
Impatto del clampaggio ritardato sulle riserve di ferro e sullo sviluppo neurologico
Il latte materno da solo non è in grado di fornire ai neonati tutto il ferro di cui hanno bisogno, è per questo che devono utilizzare il ferro immagazzinato nel loro corpo. Il sangue in più derivante dal clampaggio ritardato del cordone fornisce ai neonati una quantità extra di ferro che garantisce riserve sufficienti per un rapido sviluppo, oltre a una serie di benefici a lungo termine. Studi più recenti sul clampaggio del cordone hanno stabilito che il ritardo aumenta nel cervello la quantità di mielina, una sostanza grassa bianca che riveste le connessioni nervose all’interno del cervello. La mielina isola le connessioni nervose svolgendo un ruolo chiave nel corretto funzionamento del cervello poiché una buona mielinizzazione porta a uno sviluppo cerebrale più efficiente.
Formazione e caratteristiche del moncone ombelicale
Dopo il clampaggio e la sezione chirurgica del cordone ombelicale con strumenti sterili, residua un moncone ombelicale: una porzione di tessuto fibrovascolare avvolta dalla gelatina di Wharton, che subisce un processo fisiologico di essiccamento e mummificazione durato tipicamente da 7 a 14 giorni, con variabilità individuale. Durante questo arco temporale avvengono modificazioni strutturali progressive del tessuto che culminano nel distacco spontaneo del moncone e nella formazione della cicatrice ombelicale.
Linee guida OMS per la cura del moncone ombelicale
Le linee guida dell’Organizzazione Mondiale della Sanità (OMS) sulle cure postnatali (aggiornate al 2017) raccomandano una strategia di cura del moncone ombelicale basata sull’igiene e sulla secchezza (“dry cord care”) nei contesti ad elevata capacità di assistenza sanitaria, in cui pratiche tradizionali non igieniche non sono prevalenti. L’applicazione routinaria di clorexidina topica al 4% sul moncone è indicata solo in contesti specifici ad alto rischio di contaminazione e con elevata mortalità neonatale correlata alla sepsi ombelicale.
Gestione clinica del moncone nel contesto italiano ed europeo
Nel contesto clinico pediatrico italiano ed europeo, la cura del moncone ombelicale si focalizza sulla prevenzione dell’infiammazione cutanea e dell’infezione (onfalite) mediante controllo quotidiano, mantenimento del sito pulito e asciutto, e osservazione per rilevazione di segni di arrossamento, edema o secrezioni purulente. La detersione deve essere effettuata con soluzione fisiologica o acqua e sapone neutro, tamponando delicatamente per rimuovere debris e residui ematici fisiologici; l’asciugatura accurata della base del moncone e della cute perilesionale è essenziale per prevenire la macerazione epidermica. Qualora il pannolino del neonato interferisca con l’esposizione all’aria, si consiglia di ripiegarne la parte superiore per mantenere il sito ombelicale il più possibile aerato.
Tempi di caduta del moncone e indicazioni igieniche
La caduta spontanea del moncone avviene, nella maggioranza dei neonati, tra 7 e 14 giorni di vita, ma può prolungarsi fino a 21 giorni in alcuni casi senza significato patologico. Durante questo periodo, è raccomandato evitare l’immersione in acqua (bagno in vasca) fino a spontanea completa separazione del moncone e completa cicatrizzazione della ferita ombelicale. L’esposizione del neonato a lavaggi locali con acqua tiepida è accettabile purché l’area sia asciugata con garze sterili subito dopo (Figura 2).
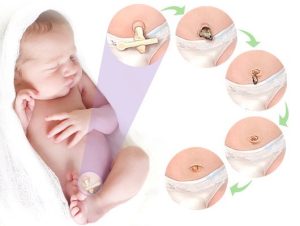
Le linee guida neonatali e pediatriche sottolineano la necessità di lavarsi accuratamente le mani prima di qualsiasi manipolazione del moncone per ridurre il rischio di colonizzazione batterica e di eventuale onfalite, che può manifestarsi con arrossamento marcato, secrezioni purulente, febbre, odore sgradevole o edema locale, e che richiede valutazione pediatrica tempestiva. L’uso di garze sterili asciutte e, se necessario, di medicazioni protettive allergen free, è conforme alle raccomandazioni cliniche per ottimizzare la guarigione e prevenire contaminazioni.
In sintesi, un approccio evidence based alla cura del cordone ombelicale nel neonato sano combina principi di asepsi, detersione delicata, mantenimento della secchezza e osservazione clinica quotidiana, con l’obiettivo di favorire la separazione spontanea e completa del moncone, prevenire infezioni locali e promuovere una guarigione ottimale della ferita ombelicale nel rispetto delle linee guida internazionali.
Gestione clinica del moncone ombelicale nel neonato
Il moncone ombelicale rappresenta il residuo della connessione fetoplacentare e richiede una gestione accurata durante il periodo di caduta spontanea, che in neonati a termine si verifica mediamente tra 7 e 14 giorni di vita, con variabilità individuale fino a 21 giorni. La cura del moncone ombelicale si basa su principi di asepsi, prevenzione della macerazione cutanea e promozione della cicatrizzazione ottimale.
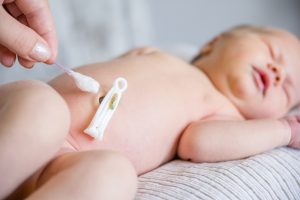
Detersione e igiene
La detersione quotidiana deve essere effettuata con soluzione fisiologica sterile o acqua tiepida e sapone neutro, evitando detergenti aggressivi o prodotti alcolici che possano alterare il pH fisiologico e danneggiare lo strato corneo neonatale. La detersione deve limitarsi alla base del moncone e alla cute circostante, rimuovendo delicatamente residui ematici o siero fisiologico, piccole eventuali quantità di sangue o essudato trasparente non richiedono intervento farmacologico.
Asciugatura ed esposizione all’aria
Dopo la detersione, il moncone e la cute circostante devono essere tamponati delicatamente con garze sterili, senza sfregamento, per evitare microtraumi e irritazioni epidermiche. È raccomandato massimizzare l’esposizione all’aria: quando possibile, il pannolino del neonato deve essere ripiegato al di sotto del moncone per prevenire contatto diretto con urine o feci, riducendo il rischio di colonizzazione batterica e ritardando il fisiologico processo di essiccamento e mummificazione.
Medicazione e protezione
In contesti clinici, può essere applicata una garza sterile asciutta intorno al moncone, fissata con una fascia ombelicale o rete protettiva. La medicazione non deve creare un ambiente caldo e umido, che può rallentare il processo di caduta del moncone e favorire la proliferazione microbica. L’uso di pomate o unguenti antibiotici è indicato solo in presenza di segni clinici di infezione o secondo prescrizione pediatrica, in accordo con le linee guida OMS e ISS.
Controllo clinico e sorveglianza
La valutazione quotidiana del moncone deve includere l’osservazione di:
- Eritema perilesionale (rosso intenso o progressivo)
- Edema o gonfiore locale
- Secrezioni purulente o maleodoranti
- Sanguinamento abbondante
La presenza di uno o più di questi segni richiede valutazione pediatrica immediata, poiché possono indicare onfalite o altre complicanze infettive.
Bagnetto e igiene corporea del neonato
È consigliabile evitare l’immersione completa in vasca del neonato fino alla caduta del moncone; tuttavia, è consentito un bagnetto a spugnatura con acqua tiepida, prestando attenzione a non saturare il moncone. Dopo il lavaggio, asciugare accuratamente con garze sterili, mantenendo l’area asciutta.
Gestione di contaminazioni accidentali
Nel caso di contaminazione con urine o feci, occorre:
- Lavare delicatamente moncone e cute circostante con acqua tiepida e sapone neutro.
- Tamponare con garze sterili per asciugare completamente.
- Applicare una garza pulita asciutta, garantendo l’esposizione all’aria.
Approccio evidence‑based e linee guida
Le linee guida OMS (2017), l’American Academy of Pediatrics (AAP, 2020) e le raccomandazioni ISS/SIMPeD raccomandano un approccio “dry cord care” in neonati sani, enfatizzando:
- Lavaggio accurato delle mani prima di qualsiasi contatto con il moncone.
- Evitare medicazioni e prodotti chimici superflui in contesti a basso rischio.
- Monitoraggio clinico quotidiano per individuare precocemente segni di infezione.
- Massimizzare l’esposizione all’aria per accelerare il processo di caduta del moncone.
Questo approccio minimizza il rischio di onfalite, favorisce una caduta spontanea fisiologica e promuove la formazione di una cicatrice ombelicale sana.
Organizzazione Mondiale della Sanità (OMS): WHO Recommendations on Postnatal Care of the Mother and Newborn: World Health Organization, aggiornamento 2017.
Organizzazione Mondiale della Sanità (OMS): Care of the Umbilical Cord: A Review of the Evidence: WHO, Geneva, 2020.
American Academy of Pediatrics (AAP): Umbilical Cord Care in the Newborn Infant: Pediatrics, 2020.
Centers for Disease Control and Prevention (CDC): Guidelines for the Prevention of Neonatal Infections: CDC, Atlanta, aggiornamento 2021.
Istituto Superiore di Sanità (ISS): Assistenza al neonato sano: Sistema Nazionale Linee Guida (SNLG), Italia, 2020–2022.
Società Italiana di Neonatologia (SIN): Raccomandazioni per l’assistenza al neonato a termine: SIN, aggiornamento 2021.
Società Italiana di Pediatria (SIP): Indicazioni pratiche per la cura del neonato nei primi giorni di vita: SIP, 2020.
Società Italiana di Medicina Perinatale (SIMP): Buone pratiche cliniche nel periodo perinatale: SIMP, 2021.
Darmstadt GL, et al.: Umbilical Cord Care in Newborns: Clinical Evidence and Global Recommendations: The Lancet Global Health, 2020.
Imdad A, Mullany LC, Baqui AH, et al.: Umbilical Cord Antiseptics for Preventing Sepsis and Death Among Newborns: Cochrane Database of Systematic Reviews, 2020.
Visscher MO, et al.: Neonatal Skin and Umbilical Cord Barrier Adaptation After Birth: Pediatric Dermatology, 2021.
Niermeyer S, et al.: Delayed Cord Clamping and Neonatal Outcomes: Clinics in Perinatology, 2020.
Blencowe H, et al.: Umbilical Cord Infection and Neonatal Mortality: BMC Pediatrics, 2021.
McCall EM, et al.: Interventions to Prevent Neonatal Infection: Archives of Disease in Childhood – Fetal and Neonatal Edition, 2022.
Shah PS, et al.: Practices for Umbilical Cord Care and Infection Prevention: Journal of Perinatology, 2023.
Raccomandazione SIN 2011
