Approfondimenti scientifici
Gestione della rinorrea nel neonato
La pervietà delle vie aeree nasali costituisce un determinante critico per la funzione respiratoria nei neonati e nei bambini. La respirazione nasale efficiente rappresenta il primo livello di difesa immunitaria contro patogeni respiratori e contribuisce al mantenimento dell’omeostasi fisiologica. L’apparato nasale non funge esclusivamente da condotto per l’aria inspirata, ma costituisce anche un nodo cruciale di comunicazione con le vie respiratorie superiori, includendo orecchio medio, rinofaringe e seni paranasali.
Nei lattanti, la morfologia anatomica favorisce connessioni dirette tra le cavità nasali e le altre vie aeree, rendendo essenziale la funzionalità mucociliare per la prevenzione di complicanze infettive secondarie. La pervietà nasale ottimale garantisce un sonno regolare e facilita il riscaldamento, l’umidificazione e il filtraggio dell’aria inalata.

Rinorrea e rino-sinusite nei bambini: definizione e fisiopatologia
La rinite acuta virale (comunemente “raffreddore”) è una condizione infiammatoria della mucosa nasale indotta da agenti virali, tra cui Rhinovirus, Coronavirus, Adenovirus e altri. L’infiammazione mucosale determina edema, iperemia e iperproduzione di secrezioni, con conseguente congestione nasale e rinorrea. L’esposizione a basse temperature non costituisce causa primaria della malattia, ma può modulare la funzionalità ciliare e la clearance mucociliare, riducendo l’efficienza della rimozione meccanica di particelle estranee e microrganismi.
La mucosa respiratoria è dotata di cilia epiteliali pseudo-stratificate che coordinano il trasporto mucociliare, spostando il muco sieromucoso verso la rinofaringe per l’eliminazione per deglutizione. Tale muco intrappola particelle inquinanti, allergeni e agenti patogeni. Durante processi infiammatori virali, l’aumento della viscosità del muco e la riduzione della motilità ciliare compromettono il trasporto mucociliare, favorendo ristagno di secrezioni e colonizzazione batterica secondaria.
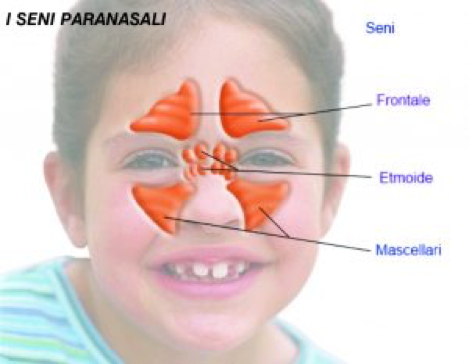
Anatomia e sviluppo dei seni paranasali
Nei bambini, la morfologia dei seni paranasali presenta caratteristiche peculiari:
- Seni mascellari ed etmoidali: già presenti e funzionali dalla nascita; principali sedi di rino-sinusite pediatrica.
- Seni frontali: iniziano a svilupparsi intorno ai 2 anni, completandosi verso i 5 anni.
- Seni sfenoidali: completamento strutturale durante l’adolescenza (circa 20 anni).
La differente maturazione anatomica spiega la variabilità clinica e sintomatologica delle infezioni sinusali pediatriche rispetto agli adulti. L’ostruzione nasale nei bambini può comportare respirazione orale, compromettendo i meccanismi naturali di filtraggio, riscaldamento e umidificazione dell’aria e facilitando la discesa di agenti patogeni verso orecchio medio e vie respiratorie inferiori, con possibili complicanze quali otite media acuta e bronchite.
Immunologia e fattori protettivi
Il sistema immunitario neonatale e infantile è ancora immaturo, con una risposta adattativa limitata e una maggiore suscettibilità agli agenti virali delle vie respiratorie superiori. L’allattamento materno conferisce protezione tramite trasferimento di anticorpi IgA secretori e promozione di un microbiota intestinale e mucosale ricco di bifidobatteri e lattobacilli, contribuendo alla modulazione ella risposta immunitaria e alla riduzione del rischio di infezioni ricorrenti.
Presentazione clinica
La rinite acuta nei neonati e nei bambini si manifesta con:
- Congestione nasale (ostruzione delle cavità nasali)
- Rinorrea acquosa o mucopurulenta
- Starnuti frequenti
- Tosse riflessa
- Iperemia congiuntivale e lacrimazione
- Febbre lieve
- Irritabilità, alterazione del sonno e difficoltà di alimentazione, soprattutto nei lattanti
È fondamentale sottolineare che nei lattanti fino a 12 mesi la respirazione è prevalentemente nasale (“respirazione nasale obbligata”), pertanto l’ostruzione nasale può compromettere significativamente ossigenazione, nutrizione e comfort generale.
La pervietà e la funzionalità della mucosa nasale sono determinanti essenziali per la prevenzione delle infezioni respiratorie e per il mantenimento dell’omeostasi respiratoria nei neonati e nei bambini. La comprensione dell’anatomia nasale pediatrica, della fisiologia mucociliare e della patogenesi delle infezioni respiratorie superiori è indispensabile per un approccio clinico mirato e basato su evidenze scientifiche.
Lavaggi nasali nel neonato e nel lattante
I lavaggi nasali nei neonati rappresentano una pratica sicura e raccomandata anche nei primi mesi di vita, nonostante possano inizialmente generare apprensione nei genitori. Nei bambini al di sotto dei 3 anni, l’impossibilità di espellere autonomamente le secrezioni nasali rende necessaria la rimozione attiva del muco per mantenere pervietà e funzionalità delle vie aeree superiori.
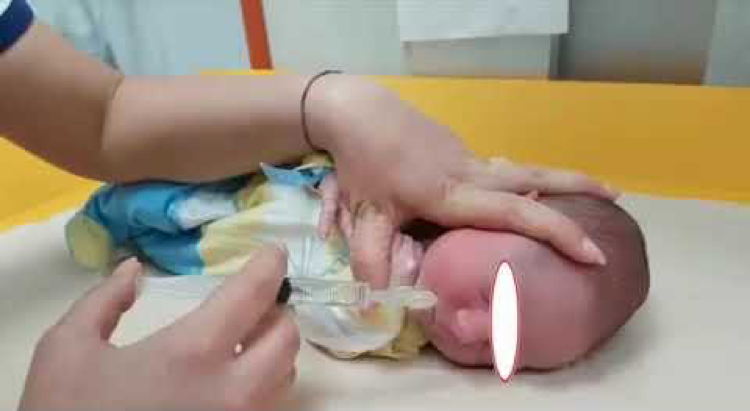
La clearance nasale è essenziale per la prevenzione di ostruzioni, infezioni e complicanze a carico di orecchio medio, tonsille, faringe e vie bronchiali. La pulizia delle cavità nasali, mediante soluzioni saline sterili, apirogene e prodotte da aziende specializzate, specificamente formulate per la fascia neonatale e infantile, consente di rimuovere muco stagnante, allergeni e agenti infettivi, migliorando la respirazione e il benessere generale del bambino, soprattutto prima della nanna e durante l’allattamento, quando la respirazione orale è limitata. È sconsigliato l’utilizzo di soluzioni fatte in casa o non certificate, in quanto potrebbero comportare rischi di contaminazione o alterazioni della salinità.
Tecnica corretta del lavaggio nasale
- Preparazione della soluzione: riscaldare la soluzione sterile prodotta da aziende specializzate alla temperatura di 30-32°C, garantendo comfort e riducendo il rischio di stimoli riflessi di tosse o spasmi laringei.
- Somministrazione: utilizzare un dispositivo medico sterile, come siringa con beccuccio anatomico. Posizionare il bambino supino, eventualmente avvolto in un lenzuolo per contenere i movimenti involontari.
- Esecuzione: piegare leggermente la testa lateralmente; inserire il beccuccio nella narice superiore e instillare delicatamente la soluzione salina, favorendo il passaggio da una narice all’altra. Ripetere l’operazione sull’altro lato.
- Post-lavaggio: sollevare il bambino in posizione semireclinata per agevolare la fuoriuscita delle secrezioni residue e procedere alla detersione delle narici con un fazzoletto o garza sterile.
- Precauzione: è fondamentale che il lattante mantenga la bocca leggermente aperta durante l’operazione per facilitare il deflusso del liquido e ridurre la pressione intranasale.
Tipologie di soluzioni saline
- Isotoniche: con concentrazione di NaCl pari a circa 9 g/L, equivalente alla salinità dei fluidi corporei.
- Ipertoniche: con concentrazione superiore a 9 g/L; utilizzate in casi selezionati per migliorare l’idratazione mucosa e facilitare la clearance mucociliare. Solo soluzioni prodotte da aziende specializzate devono essere utilizzate, mentre preparazioni casalinghe sono da evitare.
Il virus del raffreddore si trasmette tramite droplet respiratori e può persistere sulle superfici ambientali. Pertanto, è consigliabile limitare il contatto del neonato con individui sintomatici e ridurre l’esposizione a luoghi affollati o chiusi, come centri commerciali e mezzi di trasporto pubblici, nei primi mesi di vita, quando la risposta immunitaria è ancora immatura.
Ghirardo S, Taddio A, Barbi E. “Nasal irrigation with saline solution significantly improves oxygen saturation in infants with bronchiolitis.” Acta Paediatrica. 2016
Khanal A, Sharma A, Basnet S, Gami F. “Nebulised hypertonic saline (3 %) among children with mild to moderately severe bronchiolitis – a double blind randomized controlled trial.” BMC Pediatrics. 2015
Lin SY, Baugher KM, Brown DJ, Ishman SL. “Effects of nasal saline lavage on pediatric sinusitis symptoms and disease‑specific quality of life: A case series of 10 patients.” Ear, Nose & Throat Journal. 2015
Gallant J‑N, Basem JI, Turner JH, Shannon CN, Virgin FW. “Nasal saline irrigation in pediatric rhinosinusitis: A systematic review.” International Journal of Pediatric Otorhinolaryngology. 2018
Torretta S, Pignataro L, Ibba T, Folino F, Fattizzo M, Marchisio P. “Supervised nasal saline irrigations in otitis‑prone children.” Frontiers in Pediatrics. 2019
Malizia V, Fasola S, Cilluffo G, La Grutta S. “Efficacy of Buffered Hypertonic Saline Nasal Irrigation for Nasal Symptoms in Children with Seasonal Allergic Rhinitis: A Randomized Controlled Trial.” 2017
Yadegary B, Houshmand H, Ghaemi MR. “Effectiveness of the Nasal Irrigation in Treating Allergic Rhinitis in Children 6 to 12 Years Old.” Iranian Journal of Allergy, Asthma and Immunology. (2025)
Ragab A, Farahat T, Al‑Hendawy G, Samaka R, Ragab S, El‑Ghobashy A. “Nasal Saline Irrigation with or without Systemic Antibiotics in Treatment of Children with Acute Rhinosinusitis.” International Journal of Pediatric Otorhinolaryngology. (2015)
Chirico G, Quartarone G, Mallefet P. “Nasal congestion in infants and children: a literature review on efficacy and safety of non‑pharmacological treatments.” Minerva Pediatrica. 2015
Yücel K, Yildirim YAVU ZS. “Effectiveness of pediatric nasal irrigation solution with or without xylitol.” [Journal]. 2022.
