La salud, el bien más preciado
Capìtulo 1 - Los controles del nacimiento
Desde los primeros instantes de vida del bebé, los profesionales sanitarios realizan una rápida valoración de sus condiciones de salud:1 el tono de la piel, la frecuencia cardíaca, la reactividad a los estímulos, el tono muscular y la respiración son los cinco parámetros que se valoran para asignar al pequeño un número de 0 a 10. Es el llamado test de Apgar, y se llama así por la anestesista que lo inventó, Virginia Apgar. En 1963, para favorecer la memorización de cada uno de los cinco parámetros tomados en consideración, se acuñó el acrónimo APGAR (cada letra corresponde a un parámetro en inglés), por el apellido de su creadora: Appearance, Pulse, Grimace, Activity y Respiration.
Una puntuación de 8 a 10 denota que el paso a la vida extrauterina se está desarrollando con plena normalidad. Se trata de controles muy importantes, que el personal sanitario efectúa rápidamente y con la debida atención, para no perturbar la intimidad de los primeros abrazos entre la mamá y el bebé. La observación se repite a los cinco minutos de vida, teniendo en cuenta siempre los mismos parámetros.
A continuación, el pequeño se pesa y se explora de forma más exhaustiva. El neonatólogo revisa todas las partes de su cuerpo, la forma de la cabeza, la nariz, la boca y las orejas. También palpa el abdomen, escucha con mayor atención la respiración y el latido del corazón, y observa los genitales. Estas operaciones pueden y deberían realizarse sin separar al bebé de su mamá y su papá. Sin embargo, en muchos hospitales, por razones de organización, tiene lugar una breve sepa-ración para la exploración médica, antes de devolver al pequeño al cuida-do amoroso de sus papás.
En los siguientes días, antes de recibir el alta hospitalaria, el recién nacido se somete a otros controles. A las 24 horas, el neonatólogo mide la oxigenación de la sangre con un instrumento no invasivo, a través de la piel, un examen que sirve para identificar posibles cardiopatías congénitas que hubiesen escapado al control de la ecografía morfológica efectuada durante el embarazo. Generalmente, en los centros hospitalarios, el protocolo incluye una pequeña extracción de sangre para determinar el grupo sanguíneo del pequeño y detectar una posible anemia por carencia de hierro.
Entre los dos y los cinco primeros días, la piel del recién nacido puede teñirse de un color amarillento, lo que se conoce como ictericia neonatal. Se trata de un fenómeno normal hasta cierto punto, que se debe a una acumulación de bilirrubina, una sustancia de desecho del metabolismo de los glóbulos rojos. Durante la vida fetal, el organismo de la futura mamá elimina la bilirrubina producida por el feto. En el adulto, este trabajo lo realiza el hígado, pero, en los primeros días, el hígado del pequeño todavía no es capaz de llevar a cabo esta función. Como resultado, la concentración de bilirrubina en sus tejidos aumenta y puede manifestarse un poco de ictericia. Normalmente, desaparece de forma espontánea en el transcurso de una semana.
Un aumento excesivo de la concentración de bilirrubina comporta el riesgo de sufrir daños neurológicos. Por ello, la entidad de la ictericia neonatal se mide con un instrumento no invasivo, a través de la piel, antes de recibir el alta. Para tratar la hiperbilirrubinemia, el exceso de bilirrubina en la sangre, se expone al recién nacido a la luz producida por unas lámparas especiales, inocua para su delicada piel, pero capaz de degradar la molécula de la bilirrubina. Si la ictericia resulta excesiva, el neonatólogo prescribe al pequeño unas sesiones de fototerapia con estas lámparas antes de darle el alta.
Otro control que se efectúa en los primeros días de vida es la maniobra de Barlow-Ortolani, para valorar el correcto funcionamiento de la cadera del bebé.

La cadera tiene una articulación esférica que está formada por la parte superior del hueso del muslo, la cabeza del fémur, y que es libre de girar en el interior de su alojamiento en forma de copa situado en el hueso de la pelvis. Algunos niños, al nacer, tienen la cabeza del fémur dislocada, es decir, desplazada hacia el exterior de su habitáculo natural. Se trata de un defecto presente en el 2-3% de los recién nacidos, que, en la mayoría de los casos, se corrige tomando una serie de precauciones durante unos meses. Sin embargo, si no se diagnostica a tiempo, esta anomalía, conocida como displasia congénita de cadera o luxación congénita de cadera, puede interferir en el desarrollo de las piernas y crear futuros problemas de deambulación al niño. (2) La maniobra de Barlow-Ortolani consiste en una delicada manipulación de las piernas, que se flexionan y se separan para comprobar que la cabeza del fémur realiza una rotación correcta, con un movimiento fluido. Si detecta una anomalía, el neonatólogo prescribe una ecografía de la cadera para profundizar en su valoración.
Puesto que la displasia de cadera puede estar ausente al nacer, pero manifestarse semanas después, la maniobra de Barlow-Ortolani debe repetirse en los controles de salud que el pediatra realiza regularmente. Cuando la exploración detecta alguna anomalía o son niños con factores de riesgo (presentación de nalgas o antecedentes familiares), suele realizarse una ecografía en los primeros meses para descartar o diagnosticar la displasia y valorar la gravedad.
Para corregir el defecto, en los primeros meses, el niño debe mantener, lo más a menudo posible, las piernas flexionadas con las rodillas se-paradas, lo que se conoce como posición de “ranita”. Los papás pueden ayudar al bebé utilizando pañales ortopédicos específicos para la displasia de cadera, o bien poniéndole un pañal doble (uno encima del otro). Asimismo, mantener al pequeño a menudo en el fular o en la mochila portabebé puede ser de gran ayuda, siempre y cuando sus piernecitas estén bien separadas y los muslos sujetos, en la clásica posición de M.
Asimismo, se deben efectuar otros cribados neonatales en todos los hospitales. (3) Uno de ellos es el examen de los ojos del bebé (tamaño y posición) y la prueba del reflejo rojo, que sirve para controlar la transparencia del ojo a través de la pupila hasta el fondo ocular. Se trata de un examen muy sencillo, que consiste en iluminar el ojo del niño con un haz luminoso directo. Se debe observar el reflejo proveniente del fondo del ojo de color rojo. Es el mismo reflejo que a veces aparece accidentalmen-te en las fotografías hechas con flash. La ausencia del reflejo, o bien si este tiene un color blanquecino, no uniforme o diferente en cada ojo, indica que existe alguna patología que se debe diagnosticar cuanto antes.
Otro control que se realiza a los recién nacidos son los potenciales evocados auditivos, para comprobar la audición del niño y detectar pre-cozmente problemas que, si no se advirtiesen, podrían interferir en el de-sarrollo neurosensorial y en el aprendizaje. A diferencia del examen de la audición destinado a niños más mayorcitos, este no requiere de la colabo-ración del pequeño, no es invasivo y se efectúa durante el sueño natural, sin molestarle. Son técnicas diagnósticas que, mediante estímulos auditivos y el registro de las respuestas cerebrales que estos provocan, valoran la inte-gridad de las vías sensitivas estimuladas.
La detección precoz de metabolopatías, o errores congénitos del metabolismo, es de vital importancia.
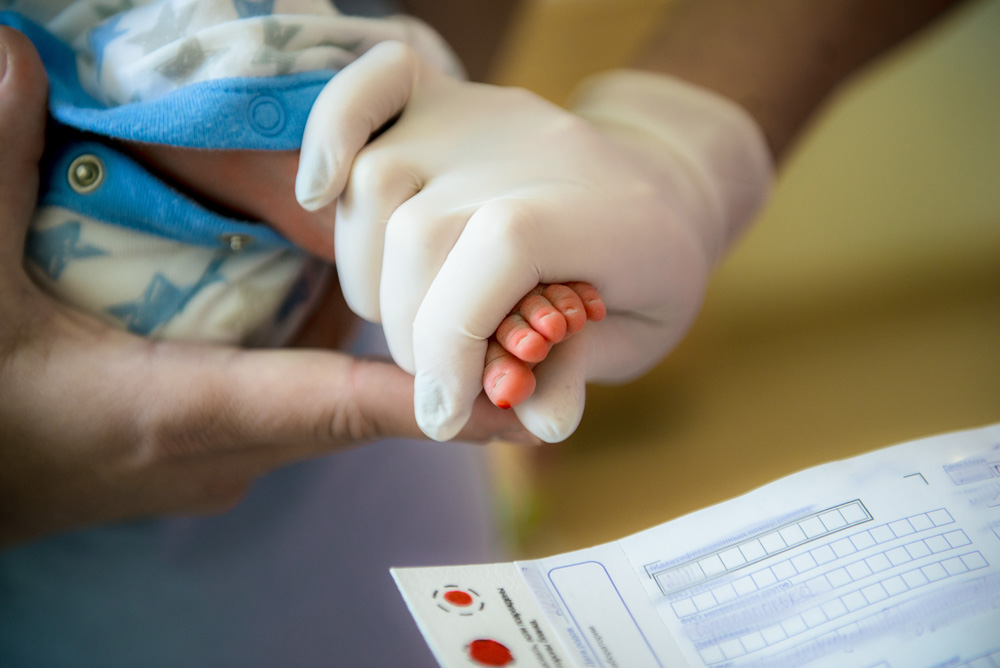
La falta de diagnóstico y tratamiento precoz puede comprometer gravemente la vida y/o el desarrollo psicomotor de las personas. Si bien la incidencia de cada uno de estos trastronos es baja, en su conjunto, afectan a uno de cada 1.500-2.000 niños. (4) Se debe incluir en un programa de cribado a todos los recién nacidos vivos antes de las 72 horas del nacimiento. Es importante ofrecer información sobre este pro-grama a los papás, así como obtener su consentimiento informado.
La toma de muestra debe realizarse en todos los recién nacidos a las 24-72 horas de vida en el centro hospitalario de nacimiento, teniendo en cuenta también los programas de altas precoces y los nacimientos planificados en el domicilio. Las muestras, convenientemente identificadas, serán analizadas en el laboratorio de referencia del área de salud correspondiente.
Los resultados negativos deben comunicarse a la familia del recién nacido en el plazo de 15 días tras su obtención. En ocasiones, se precisa una segunda muestra, si la primera no es válida o el resultado es dudoso. Si el resultado es positivo para alguna de las enfermedades objeto del cribado, ese mismo día y de forma urgente, se notificará a los padres.
La cartera de servicios común del SNS ofrece el cribado para:
- Hipotiroidismo congénito.
- Fenilcetonuria.
- Fibrosis quística.
- Deficiencia de acil-coenzima A-deshidrogenasa de cadena media (MCADD).
- Deficiencia de 3-hidroxi-acil-coenzima A-deshidrogenasa de cadena larga (LCHADD).
- Acidemia glutárica tipo I.
- Anemia de células falciformes.
Además de los cribados y los controles neonatales, también se administra al pequeño una dosis de vitamina K por vía intramuscular (im) o una pauta oral de esta vitamina durante 12 semanas, para prevenir la enfermedad hemorrágica del recién nacido, así como un colirio antibiótico para protegerle del riesgo de conjuntivitis provocada por el posible contacto con bacterias durante su paso por el canal del parto.
Suscríbase al boletín
Sea el primero en recibir las últimas noticias de la Baby Wellness Foundation!
1 Guía española de estabilización y reanimación neonatal. Análisis, adaptación y con-senso sobre las recomendaciones internacionales. 10.1016/j.anpedi.2021.06.003. 2021.
2 Jiménez, R. 2008. Luxación congénita de cadera. Asociación Española de Pediatría. https://www.aeped.es/sites/default/files/documentos/48.pdf. 2008.
3 Grupo de trabajo de la Guía práctica clínica de atención en el embarazo y puerpe-rio. Guía de práctica clínica de atención en el embarazo y puerperio. Ministerio de Sanidad, Servicios Sociales e Igualdad. Agencia de Evaluación de Tecnologías Sanitarias de Anda-lucía. Guías de Práctica Clínica en el SNS: AETSA 2011/10, 2014.
4 Grupo de trabajo de protocolos de cribado neonatal de la Ponencia de cribado poblacional. Requisitos y Recomendaciones para el desarrollo del Programa de Cribado Neo-natal de enfermedades endocrino-metabólicas en el SNS. Ministerio de Sanidad, 2020.
Lea las opiniones de...
Lea las opiniones sobre este artículo de fuentes científicas autorizadas o empresas especializadas.
