Approfondimenti scientifici
Prise en charge clinique du moignon ombilical chez le nouveau-né
Le cordon ombilical représente la principale connexion vasculaire fœto-placentaire pendant la gestation, permettant le transfert sanguin d’oxygène, de nutriments et de métabolites entre le compartiment maternel et le compartiment fœtal au moyen d’un système de trois vaisseaux : une veine ombilicale et deux artères ombilicales. La veine ombilicale, de plus gros calibre, achemine le sang riche en oxygène et en substrats anaboliques du placenta vers le fœtus, tandis que les artères ombilicales transportent le sang pauvre en oxygène chargé de déchets vers le placenta pour l’élimination maternelle (Figure 1).
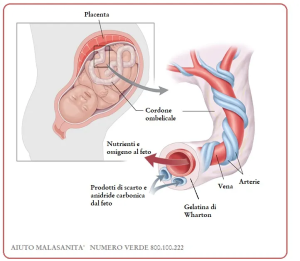
Modifications physiologiques postnatales du cordon
Une fois ses fonctions accomplies et la naissance survenue, avec l’établissement de la respiration autonome et de la nutrition entérale, en l’absence de complications, le cordon ombilical subit un processus de momification, n’ayant plus aucune fonction à assurer.
Clamping du cordon ombilical : recommandations et bénéfices
Dans des conditions de gestion standard de l’accouchement en milieu hospitalier, le clamping retardé du cordon est recommandé, idéalement pas avant ≥60 secondes après la naissance pour les nouveau-nés à terme et prématurés de ≥37 semaines ne se trouvant pas en situation d’urgence, car il est associé à un meilleur apport sanguin fœtal transitoire et à une optimisation des réserves de fer néonatales sans augmentation documentée de complications cliniques significatives (directives combinées de l’OMS/AAP/AHA).
Les recommandations de la Société Italienne de Néonatologie (SIN) et internationales (OMS) depuis 2011 promeuvent le clamping retardé du cordon ombilical (DCC) pour les nouveau-nés sains, en attendant au moins 1 à 3 minutes après la naissance (ou jusqu’à ce que le cordon cesse de battre), afin de transférer plus de sang fœtal, d’améliorer les réserves de fer et de réduire le risque d’anémie et le besoin de transfusions, tout en conciliant cela avec les premières manœuvres de réanimation si nécessaire, comme le séchage et la stimulation.
Impact du clamping retardé sur les réserves de fer et le développement neurologique
Le lait maternel ne peut à lui seul fournir aux nouveau-nés tout le fer dont ils ont besoin, c’est pourquoi ils doivent utiliser le fer stocké dans leur corps. Le sang supplémentaire provenant du clamping retardé du cordon fournit aux nouveau-nés une quantité de fer supplémentaire qui garantit des réserves suffisantes pour un développement rapide, ainsi qu’une série de bénéfices à long terme. Des études plus récentes sur le clamping du cordon ont établi que le retard augmente dans le cerveau la quantité de myéline, une substance grasse blanche qui recouvre les connexions nerveuses à l’intérieur du cerveau. La myéline isole les connexions nerveuses jouant un rôle clé dans le bon fonctionnement du cerveau car une bonne myélinisation conduit à un développement cérébral plus efficace.
Formation et caractéristiques du moignon ombilical
Après le clamping et la section chirurgicale du cordon ombilical avec des instruments stériles, il reste un moignon ombilical : une portion de tissu fibrovasculaire enveloppée par la gelée de Wharton, qui subit un processus physiologique de dessèchement et de momification durant généralement de 7 à 14 jours, avec une variabilité individuelle. Durant cette période, des modifications structurelles progressives du tissu se produisent, aboutissant à la chute spontanée du moignon et à la formation de la cicatrice ombilicale.
Directives de l’OMS pour le soin du moignon ombilical
Les directives de l’Organisation Mondiale de la Santé (OMS) sur les soins postnataux (mises à jour en 2017) recommandent une stratégie de soin du moignon ombilical basée sur l’hygiène et la sécheresse (« dry cord care ») dans les contextes de soins de santé à haute capacité, où les pratiques traditionnelles non hygiéniques ne sont pas prévalentes. L’application systématique de chlorhexidine topique à 4 % sur le moignon est indiquée uniquement dans des contextes spécifiques à haut risque de contamination et avec une mortalité néonatale élevée liée au sepsis ombilical.
Prise en charge clinique du moignon dans le contexte italien et européen
Dans le contexte clinique pédiatrique italien et européen, le soin du moignon ombilical se concentre sur la prévention de l’inflammation cutanée et de l’infection (omphalite) par un contrôle quotidien, le maintien du site propre et sec, et l’observation pour la détection de signes de rougeur, d’œdème ou de sécrétions purulentes. Le nettoyage doit être effectué avec du sérum physiologique ou de l’eau et du savon neutre, en tamponnant doucement pour éliminer les débris et les résidus sanguins physiologiques ; le séchage soigneux de la base du moignon et de la peau périlésionnelle est essentiel pour prévenir la macération épidermique. Si la couche du nouveau-né interfère avec l’exposition à l’air, il est conseillé d’en replier la partie supérieure pour maintenir le site ombilical le plus aéré possible.
Délais de chute du moignon et indications d’hygiène
La chute spontanée du moignon survient, chez la majorité des nouveau-nés, entre 7 et 14 jours de vie, mais peut se prolonger jusqu’à 21 jours dans certains cas sans signification pathologique. Durant cette période, il est recommandé d’éviter l’immersion dans l’eau (bain dans la baignoire) jusqu’à la séparation complète spontanée du moignon et la cicatrisation complète de la plaie ombilicale. L’exposition du nouveau-né à des lavages locaux à l’eau tiède est acceptable à condition que la zone soit séchée avec des gazes stériles immédiatement après (Figure 2).
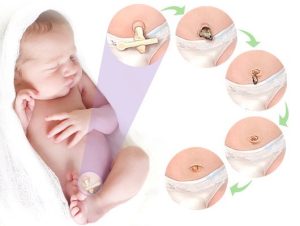
Les directives néonatales et pédiatriques soulignent la nécessité de se laver soigneusement les mains avant toute manipulation du moignon afin de réduire le risque de colonisation bactérienne et d’éventuelle omphalite, qui peut se manifester par une rougeur marquée, des sécrétions purulentes, de la fièvre, une odeur désagréable ou un œdème local, et qui nécessite une évaluation pédiatrique rapide. L’utilisation de gazes stériles sèches et, si nécessaire, de pansements protecteurs sans allergène, est conforme aux recommandations cliniques pour optimiser la guérison et prévenir les contaminations.
En résumé, une approche fondée sur les preuves pour le soin du cordon ombilical chez le nouveau-né sain combine des principes d’asepsie, de nettoyage doux, de maintien de la sécheresse et d’observation clinique quotidienne, avec l’objectif de favoriser la séparation spontanée et complète du moignon, de prévenir les infections locales et de promouvoir une cicatrisation optimale de la plaie ombilicale dans le respect des directives internationales.
Prise en charge clinique du moignon ombilical chez le nouveau-né
Le moignon ombilical représente le résidu de la connexion fœto-placentaire et nécessite une gestion attentive durant la période de chute spontanée, qui, chez les nouveau-nés à terme, se produit en moyenne entre 7 et 14 jours de vie, avec une variabilité individuelle allant jusqu’à 21 jours. Le soin du moignon ombilical repose sur des principes d’asepsie, la prévention de la macération cutanée et la promotion d’une cicatrisation optimale.
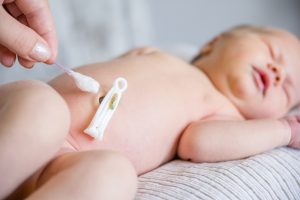
Nettoyage et hygiène
Le nettoyage quotidien doit être effectué avec du sérum physiologique stérile ou de l’eau tiède et du savon neutre, en évitant les détergents agressifs ou les produits alcoolisés qui pourraient altérer le pH physiologique et endommager la couche cornée néonatale. Le nettoyage doit se limiter à la base du moignon et à la peau environnante, en éliminant délicatement les résidus sanguins ou le sérum physiologique ; de petites quantités éventuelles de sang ou d’exsudat transparent ne nécessitent pas d’intervention pharmacologique.
Séchage et exposition à l’air
Après le nettoyage, le moignon et la peau environnante doivent être tamponnés doucement avec des gazes stériles, sans frottement, pour éviter les microtraumatismes et les irritations épidermiques. Il est recommandé de maximiser l’exposition à l’air : lorsque cela est possible, la couche du nouveau-né doit être repliée sous le moignon pour prévenir le contact direct avec l’urine ou les selles, réduisant ainsi le risque de colonisation bactérienne et retardant le processus physiologique de dessèchement et de momification.
Pansement et protection
Dans certains contextes cliniques, une gaze stérile sèche peut être appliquée autour du moignon, fixée par une bande ombilicale ou un filet protecteur. Le pansement ne doit pas créer d’environnement chaud et humide, ce qui peut ralentir le processus de chute du moignon et favoriser la prolifération microbienne. L’utilisation de pommades ou d’onguents antibiotiques n’est indiquée qu’en présence de signes cliniques d’infection ou selon une prescription pédiatrique, conformément aux directives de l’OMS et de l’ISS.
Contrôle clinique et surveillance
L’évaluation quotidienne du moignon doit inclure l’observation de :
- Érythème périlésionnel (rouge intense ou progressif)
- Œdème ou gonflement local
- Sécrétions purulentes ou malodorantes
- Saignement abondant
La présence d’un ou plusieurs de ces signes nécessite une évaluation pédiatrique immédiate, car ils peuvent indiquer une omphalite ou d’autres complications infectieuses.
Bain et hygiène corporelle du nouveau-né
Il est conseillé d’éviter l’immersion complète dans la baignoire du nouveau-né jusqu’à la chute du moignon ; cependant, un bain à l’éponge avec de l’eau tiède est autorisé, en veillant à ne pas saturer le moignon. Après le lavage, sécher soigneusement avec des gazes stériles, en maintenant la zone sèche.
Gestion des contaminations accidentelles
En cas de contamination par de l’urine ou des selles, il convient de :
- Laver délicatement le moignon et la peau environnante avec de l’eau tiède et du savon neutre.
- Tamponner avec des gazes stériles pour sécher complètement.
- Appliquer une gaze propre et sèche, en garantissant l’exposition à l’air.
Approche fondée sur les preuves et directives
Les directives de l’OMS (2017), l’American Academy of Pediatrics (AAP, 2020) et les recommandations ISS/SIMPeD préconisent une approche « dry cord care » chez les nouveau-nés sains, en mettant l’accent sur :
- Un lavage soigneux des mains avant tout contact avec le moignon.
- Éviter les pansements et les produits chimiques superflus dans les contextes à faible risque.
- Un suivi clinique quotidien pour détecter précocement les signes d’infection.
- Maximiser l’exposition à l’air pour accélérer le processus de chute du moignon.
Cette approche minimise le risque d’omphalite, favorise une chute spontanée physiologique et promeut la formation d’une cicatrice ombilicale saine.
Organizzazione Mondiale della Sanità (OMS): WHO Recommendations on Postnatal Care of the Mother and Newborn: World Health Organization, aggiornamento 2017.
Organizzazione Mondiale della Sanità (OMS): Care of the Umbilical Cord: A Review of the Evidence: WHO, Geneva, 2020.
American Academy of Pediatrics (AAP): Umbilical Cord Care in the Newborn Infant: Pediatrics, 2020.
Centers for Disease Control and Prevention (CDC): Guidelines for the Prevention of Neonatal Infections: CDC, Atlanta, aggiornamento 2021.
Istituto Superiore di Sanità (ISS): Assistenza al neonato sano: Sistema Nazionale Linee Guida (SNLG), Italia, 2020–2022.
Società Italiana di Neonatologia (SIN): Raccomandazioni per l’assistenza al neonato a termine: SIN, aggiornamento 2021.
Società Italiana di Pediatria (SIP): Indicazioni pratiche per la cura del neonato nei primi giorni di vita: SIP, 2020.
Società Italiana di Medicina Perinatale (SIMP): Buone pratiche cliniche nel periodo perinatale: SIMP, 2021.
Darmstadt GL, et al.: Umbilical Cord Care in Newborns: Clinical Evidence and Global Recommendations: The Lancet Global Health, 2020.
Imdad A, Mullany LC, Baqui AH, et al.: Umbilical Cord Antiseptics for Preventing Sepsis and Death Among Newborns: Cochrane Database of Systematic Reviews, 2020.
Visscher MO, et al.: Neonatal Skin and Umbilical Cord Barrier Adaptation After Birth: Pediatric Dermatology, 2021.
Niermeyer S, et al.: Delayed Cord Clamping and Neonatal Outcomes: Clinics in Perinatology, 2020.
Blencowe H, et al.: Umbilical Cord Infection and Neonatal Mortality: BMC Pediatrics, 2021.
McCall EM, et al.: Interventions to Prevent Neonatal Infection: Archives of Disease in Childhood – Fetal and Neonatal Edition, 2022.
Shah PS, et al.: Practices for Umbilical Cord Care and Infection Prevention: Journal of Perinatology, 2023.
Raccomandazione SIN 2011
