Artículos científicos
Manejo clínico del muñón umbilical en el recién nacido
El cordón umbilical representa la principal conexión vascular fetoplacentaria durante la gestación, permitiendo el intercambio sanguíneo de oxígeno, nutrientes y metabolitos entre los compartimentos materno y fetal mediante un sistema de tres vasos: una vena umbilical y dos arterias umbilicales. La vena umbilical, de mayor calibre, transporta sangre rica en oxígeno y sustratos anabólicos desde la placenta al feto, mientras que las arterias umbilicales llevan sangre pobre en oxígeno cargada de productos de desecho hacia la placenta para su eliminación materna.
Cambios fisiológicos posnatales del cordón
Una vez cumplidas sus funciones y producido el nacimiento, con el establecimiento de la respiración autónoma y la nutrición enteral, en ausencia de complicaciones, el cordón umbilical experimenta un proceso de momificación, ya que deja de cumplir cualquier función.
Pinzamiento del cordón umbilical: recomendaciones y beneficios
En condiciones estándar de atención al parto en el ámbito hospitalario, se recomienda el pinzamiento tardío del cordón, idealmente no antes de ≥60 segundos después del nacimiento en recién nacidos a término y pretérmino de ≥37 semanas de gestación sin situaciones de emergencia. Esta práctica se asocia con un mejor aporte sanguíneo fetal transitorio y la optimización de las reservas de hierro neonatal, sin un aumento documentado de complicaciones clínicas significativas (guías combinadas OMS/AAP/AHA).
Las recomendaciones de la Sociedad Italiana de Neonatología (SIN) y de organismos internacionales (OMS) desde 2011 promueven el pinzamiento tardío del cordón umbilical (DCC) en recién nacidos sanos, esperando al menos 1–3 minutos tras el nacimiento (o hasta que el cordón deje de latir), con el fin de transferir mayor volumen de sangre fetal, mejorar las reservas de hierro y reducir el riesgo de anemia y la necesidad de transfusiones, conciliándolo con las primeras maniobras de reanimación si fueran necesarias, como el secado y la estimulación.
Impacto del pinzamiento tardío en las reservas de hierro y el desarrollo neurológico
La leche materna por sí sola no es capaz de aportar a los recién nacidos todo el hierro que necesitan, por lo que deben utilizar el hierro almacenado en su organismo. El volumen sanguíneo adicional derivado del pinzamiento tardío del cordón proporciona a los recién nacidos una cantidad extra de hierro, garantizando reservas suficientes para un desarrollo rápido y aportando diversos beneficios a largo plazo. Estudios más recientes han demostrado que el retraso en el pinzamiento aumenta en el cerebro la cantidad de mielina, una sustancia grasa blanca que recubre las conexiones nerviosas. La mielina aísla las conexiones nerviosas y desempeña un papel clave en el funcionamiento cerebral adecuado, ya que una buena mielinización conduce a un desarrollo cerebral más eficiente.
Formación y características del muñón umbilical
Tras el pinzamiento y la sección quirúrgica del cordón umbilical con instrumentos estériles, queda un muñón umbilical, constituido por tejido fibrovascular rodeado por la gelatina de Wharton, que sufre un proceso fisiológico de secado y momificación que suele durar entre 7 y 14 días, con variabilidad individual. Durante este período se producen modificaciones estructurales progresivas que culminan con la caída espontánea del muñón y la formación de la cicatriz umbilical.
Guías de la OMS para el cuidado del muñón umbilical
Las guías de atención posnatal de la Organización Mundial de la Salud (OMS) (actualizadas en 2017) recomiendan una estrategia de cuidado del muñón umbilical basada en la higiene y la sequedad (“dry cord care”) en contextos con alta capacidad asistencial, donde no predominan prácticas tradicionales no higiénicas. La aplicación rutinaria de clorhexidina tópica al 4 % está indicada únicamente en contextos específicos de alto riesgo con elevada mortalidad neonatal relacionada con la sepsis umbilical.
Manejo clínico del muñón en el contexto italiano y europeo
En el contexto clínico pediátrico italiano y europeo, el cuidado del muñón umbilical se centra en la prevención de la inflamación cutánea y de la infección (onfalitis) mediante control diario, mantenimiento del área limpia y seca, y observación de signos como enrojecimiento, edema o secreciones purulentas. La limpieza debe realizarse con solución fisiológica o agua y jabón neutro, secando suavemente para eliminar restos y residuos sanguíneos fisiológicos; un secado cuidadoso de la base del muñón y de la piel circundante es esencial para prevenir la maceración epidérmica. Si el pañal interfiere con la exposición al aire, se recomienda doblar su borde superior para mantener el área umbilical lo más aireada posible.
Tiempos de caída del muñón e indicaciones higiénicas
La caída espontánea del muñón ocurre en la mayoría de los recién nacidos entre 7 y 14 días de vida, aunque puede prolongarse hasta 21 días en algunos casos sin significado patológico. Durante este período se recomienda evitar la inmersión en agua (baño en bañera) hasta la separación completa del muñón y la cicatrización total de la herida umbilical. Los lavados locales con agua tibia son aceptables siempre que el área se seque inmediatamente con gasas estériles (Figura 2).
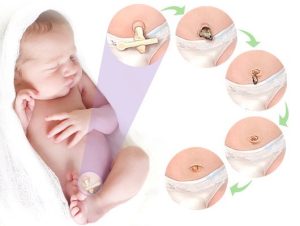
Las guías neonatales y pediátricas subrayan la necesidad de lavarse cuidadosamente las manos antes de cualquier manipulación del muñón para reducir el riesgo de colonización bacteriana y de posible onfalitis, que puede manifestarse con enrojecimiento marcado, secreciones purulentas, fiebre, olor desagradable o edema local, y que requiere evaluación pediátrica inmediata. El uso de gasas estériles secas y, cuando sea necesario, de apósitos protectores libres de alérgenos, es coherente con las recomendaciones clínicas para optimizar la cicatrización y prevenir contaminaciones.
En síntesis, un enfoque basado en la evidencia para el cuidado del cordón umbilical en el recién nacido sano combina principios de asepsia, limpieza delicada, mantenimiento de la sequedad y observación clínica diaria, con el objetivo de favorecer la separación espontánea y completa del muñón, prevenir infecciones locales y promover una cicatrización óptima de la herida umbilical, de acuerdo con las guías internacionales.
Manejo clínico del muñón umbilical en el recién nacido
El muñón umbilical representa el residuo de la conexión fetoplacentaria y requiere un manejo cuidadoso durante el período de caída espontánea, que en los recién nacidos a término ocurre en promedio entre 7 y 14 días de vida, con variabilidad individual de hasta 21 días. El cuidado del muñón umbilical se basa en principios de asepsia, prevención de la maceración cutánea y promoción de una cicatrización óptima.
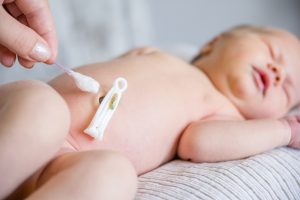
Limpieza e higiene
La limpieza diaria debe realizarse con solución fisiológica estéril o agua tibia y jabón neutro, evitando detergentes agresivos o productos alcohólicos que puedan alterar el pH fisiológico y dañar el estrato córneo neonatal. La limpieza debe limitarse a la base del muñón y la piel circundante, eliminando suavemente restos hemáticos o suero fisiológico; pequeñas cantidades de sangre o exudado transparente no requieren intervención farmacológica.
Secado y exposición al aire
Después de la limpieza, el muñón y la piel circundante deben secarse suavemente con gasas estériles, sin frotar, para evitar microtraumatismos e irritaciones epidérmicas. Se recomienda maximizar la exposición al aire: cuando sea posible, el pañal del recién nacido debe doblarse por debajo del muñón para evitar el contacto directo con orina o heces, reduciendo el riesgo de colonización bacteriana y el retraso del proceso fisiológico de secado y momificación.
Apósito y protección
En contextos clínicos, puede colocarse una gasa estéril seca alrededor del muñón, fijada con una faja umbilical o una malla protectora. El apósito no debe crear un ambiente cálido y húmedo, que puede retrasar la caída del muñón y favorecer la proliferación microbiana. El uso de pomadas o ungüentos antibióticos está indicado únicamente en presencia de signos clínicos de infección o según prescripción pediátrica, de acuerdo con las guías de la OMS y del ISS.
Control clínico y vigilancia
La evaluación diaria del muñón debe incluir la observación de:
- Eritema perilesional (enrojecimiento intenso o progresivo)
- Edema o hinchazón local
- Secreciones purulentas o malolientes
- Sangrado abundante
La presencia de uno o más de estos signos requiere evaluación pediátrica inmediata, ya que pueden indicar onfalitis u otras complicaciones infecciosas.
Baño e higiene corporal del recién nacido
Se recomienda evitar la inmersión completa en bañera hasta la caída del muñón; sin embargo, se permite un baño con esponja y agua tibia, teniendo cuidado de no saturar el muñón. Después del lavado, secar cuidadosamente con gasas estériles, manteniendo el área seca.
Manejo de contaminaciones accidentales
En caso de contaminación con orina o heces, se debe:
- Lavar suavemente el muñón y la piel circundante con agua tibia y jabón neutro.
- Secar completamente con gasas estériles.
- Aplicar una gasa limpia y seca, garantizando la exposición al aire.
Enfoque basado en la evidencia y guías
Las guías de la OMS (2017), la American Academy of Pediatrics (AAP, 2020) y las recomendaciones ISS/SIMPeD recomiendan un enfoque de “dry cord care” en recién nacidos sanos, enfatizando:
- Lavado cuidadoso de las manos antes de cualquier contacto con el muñón.
- Evitar apósitos y productos químicos innecesarios en contextos de bajo riesgo.
- Monitoreo clínico diario para identificar precozmente signos de infección.
- Maximizar la exposición al aire para acelerar el proceso de caída del muñón.
Este enfoque minimiza el riesgo de onfalitis, favorece una caída espontánea fisiológica y promueve la formación de una cicatriz umbilical saludable.
Organizzazione Mondiale della Sanità (OMS): WHO Recommendations on Postnatal Care of the Mother and Newborn: World Health Organization, aggiornamento 2017.
Organizzazione Mondiale della Sanità (OMS): Care of the Umbilical Cord: A Review of the Evidence: WHO, Geneva, 2020.
American Academy of Pediatrics (AAP): Umbilical Cord Care in the Newborn Infant: Pediatrics, 2020.
Centers for Disease Control and Prevention (CDC): Guidelines for the Prevention of Neonatal Infections: CDC, Atlanta, aggiornamento 2021.
Istituto Superiore di Sanità (ISS): Assistenza al neonato sano: Sistema Nazionale Linee Guida (SNLG), Italia, 2020–2022.
Società Italiana di Neonatologia (SIN): Raccomandazioni per l’assistenza al neonato a termine: SIN, aggiornamento 2021.
Società Italiana di Pediatria (SIP): Indicazioni pratiche per la cura del neonato nei primi giorni di vita: SIP, 2020.
Società Italiana di Medicina Perinatale (SIMP): Buone pratiche cliniche nel periodo perinatale: SIMP, 2021.
Darmstadt GL, et al.: Umbilical Cord Care in Newborns: Clinical Evidence and Global Recommendations: The Lancet Global Health, 2020.
Imdad A, Mullany LC, Baqui AH, et al.: Umbilical Cord Antiseptics for Preventing Sepsis and Death Among Newborns: Cochrane Database of Systematic Reviews, 2020.
Visscher MO, et al.: Neonatal Skin and Umbilical Cord Barrier Adaptation After Birth: Pediatric Dermatology, 2021.
Niermeyer S, et al.: Delayed Cord Clamping and Neonatal Outcomes: Clinics in Perinatology, 2020.
Blencowe H, et al.: Umbilical Cord Infection and Neonatal Mortality: BMC Pediatrics, 2021.
McCall EM, et al.: Interventions to Prevent Neonatal Infection: Archives of Disease in Childhood – Fetal and Neonatal Edition, 2022.
Shah PS, et al.: Practices for Umbilical Cord Care and Infection Prevention: Journal of Perinatology, 2023.
Raccomandazione SIN 2011
